es.sott.net
Cetosis no es lo mismo que cetoacidosis
Uno de los mitos más frecuentes y un concepto
equivocado (incluso en nosotros, los médicos) cuando hablamos de dieta
baja en carbohidratos o dieta cetogénica, es que la Cetosis
(Nutricional) es algo parecido a la Cetoacidosis diabética (CAD), una
emergencia médica muy peligrosa. En realidad, cetosis y cetoacidosis son
dos condiciones diametralmente opuestas que sólo se parecen en las
primeras 4 letras "c-e-t-o".
No es sorprendente que incluso nosotros, los médicos, confundamos estas dos condiciones tan distintas. Los libros de texto de medicina apenas ofrecen unas breves líneas para explicar el metabolismo de los cuerpos cetónicos. De las 1.066 páginas de la 11ª edición del Guyton (Tratado de Fisiología Médica), sólo se dedica una página al metabolismo de los cuerpos cetónicos, un tercio a la cetoacidosis y cuatro líneas a la cetosis nutricional.
La cetosis nutricional, la gran desconocida para los médicos
Primero de todo, ¿qué es una dieta cetogénica o una dieta muy baja en carbohidratos?
Nuestra alimentación consiste en la ingesta de 3 macronutrientes: Las grasas (como el aceite de oliva, mantequilla, aguacates), los carbohidratos (pan, harinas, cereales, frutas, dulces, zumos) y las proteínas (carnes, pescados, lácteos, frutos secos) aunque esto está simplificado, pues tenemos carbohidratos y proteínas en las legumbres y una mezcla de proteínas y grasas en pescados, huevos y lácteos, por ejemplo.
En una alimentación baja en carbohidratos y alta en grasas (Low Carb High Fat : LCHF) o dieta cetogénica (cuando la ingesta de carbohidratos (CH) es inferior a 20-50 g/día), las grasas constituyen la mayor parte de las calorías, siendo moderadas las calorías provenientes de las proteínas y muy pocas las calorías que vienen de los carbohidratos, digamos un 10%.
Sin embargo, la dieta recomendada por las autoridades nutricionales estadounidenses (USDA: United States Department of Agriculture) incluye un 45-65% de las calorías a partir de los carbohidratos.
Esta misma dieta la recomienda la American Diabetes Association (ADA), recomendando que más de la mitad de las calorías vengan de los carbohidratos, precisamente el nutriente al que los diabéticos son más intolerantes (...). Esto hace que la vida de un diabético se convierta en un desafío constante para intentar compensar grandes las subidas y bajadas de glucosa con grandes dosis de insulina. Dosis que no siempre aciertan a equiparar las altas cantidades de carbohidratos ingeridas, por demasiada insulina o por insuficiente insulina. Querer apagar varios incendios cada día es lo que tiene, que no es tarea sencilla.
La diferencia entre una dieta estándar occidental (con un 55% de calorías desde los CH) y una dieta cetogénica o baja en carbohidratos (LCHF) está en los efectos del combustible utilizado por nuestras células.
Las altas cantidades de carbohidratos (CH) consumidos en la dieta estándar moderna, con la digestión, se terminan descomponiendo en grandes cantidades de glucosa, que se eleva en la sangre.
Esto ocurre con todos los carbohidratos. Incluso los llamados "Carbohidratos Complejos", que tanto recomiendan a los diabéticos (granos, cereales, harinas integrales, pan). Estos carbohidratos complejos no dejan de ser almidones. Es decir, cadenas de múltiples glucosas que, finalmente, terminan en múltiples moléculas de glucosa en la sangre, por muy "complejos" que sean. El índice glucémico del pan, incluido el pan integral, es más alto (69) que el de una bebida azucarada (62). Es decir, la velocidad con la que la ingesta de una tostada o de un bocadillo sube la glucosa en la sangre es superior al de una coca-cola.
Esta elevación de la glucosa en la sangre (tóxica e inflamatoria cuando los niveles son altos), provoca habitualmente una elevación de la insulina, la hormona que consigue apagar ese incendio metiendo la glucosa de la sangre en las células musculares y hepáticas para su utilización y para su almacenamiento. A mayor ingesta de CH, mayor cantidad de insulina se necesita para manejar las consiguientes elevaciones de los niveles de glucosa en la sangre (glucemia).
La insulina tiene otras muchas funciones, entre otras, el almacenamiento de la energía sobrante en forma de grasa (hormona almacenadora de grasa). También inhibe la lipolisis, es decir la utilización de la grasa como energía. En presencia de insulina sólo podemos quemar carbohidratos y no grasas. También inhibe la producción de cuerpos cetónicos, un mecanismo de energía alternativa cuando tenemos un largo periodo de ayuno o cuando hacemos una dieta cetogénica o LCHF (Low Carb High Fat: Baja en carbohidratos y alta en grasas).
En contraste con una alimentación moderna estandar, cuando en una dieta LCHF restringimos la ingesta de CH, moderamos la ingesta de proteínas y aumentamos la ingesta de grasas, los niveles de glucosa en sangre se reducen y las necesidades de insulina también. Esto causa, en el curso de 2-3 semanas, una adaptación metabólica y un cambio hacia la utilización de la grasa (en lugar de la glucosa) como combustible de nuestras células. Es la llamada "Keto adaptación".
Como resultado, al tener niveles bajos de insulina (el "candado" que nos impide quemar grasas, inhibiendo la lipolisis), la grasa de reserva se libera fácilmente del tejido graso y los ácidos grasos libres se vierten a la circulación como energía disponible para nuestros músculos.
Por otro lado, también aumenta la "Cetogénesis", un proceso metabólico mediante el cual el hígado, mediante la Beta-Oxidación de los ácidos grasos, crea cuerpos cetónicos y los libera a la circulación sanguínea, de manera que tanto el corazón y los músculos (con los ácidos grasos libres) como el cerebro (con los cuerpos cetónicos), pueden utilizar esta fuente energía, convirtiendo al organismo en un "motor híbrido", capaz de utilizar ambos combustibles, glucosa y grasas.
Los cuerpos cetónicos son los productos del metabolismo que resultan de un cambio en la fuente de energía que utiliza nuestro organismo, quemando grasas de forma más fácil que carbohidratos. Estamos acostumbrados a escuchar que los carbohidratos son el combustible preferido del cuerpo, pero la realidad es que el cuerpo humano es muy capaz de funcionar, con excelencia, desde las grasas (ácidos grasos) y los cuerpos cetónicos.
En presencia de altos niveles de glucosa, el cuerpo (con la insulina alta, que impide quemar grasas) siempre tirará de azúcares como energía, pues los niveles altos de glucosa en sangre son dañinos, inflamatorios, con gran poder de glicación y oxidación. De manera que "la preferencia" por el cuerpo de chupar azúcar en lugar de grasas cuando los azúcares (glucosa) están altos en la sangre es una medida de seguridad, de querer "apagar el incendio" que provocan los niveles altos de azúcar en la sangre.
La Keto-Adaptación precisa de 2 a 3 semanas
La keto adaptación se denomina a ese periodo de entre 2 a 3 semanas en el que restringimos la ingesta de carbohidratos y en el que el metabolismo va cambiando a utilizar la grasa como combustible en lugar de los carbohidratos, incrementándose la función de los enzimas de metabolización de los ácidos grasos y de los cuerpos cetónicos.
Una vez que el cuerpo está "keto-adaptado" (como puede ser mi caso personal, tras más de un año en una dieta LCHF), éste ha logrado cambiar su combustible principal, desde la glucosa a los ácidos grasos. Cuando la ingesta de CH es muy reducida (inferior a 20-50 g de CH según las personas, lo cual no llega a ser mi caso), la persona llega a la "Cetosis Nutricional".
La cetosis nutricional es una adaptación evolutiva del ser humano a la escasez de comida que ha sido ampliamente estudiada.
Sin dicha keto-adaptación, el cerebro del ser humano prehistórico habría perecido en las épocas de hambruna. En esas situaciones, la utilización de los cuerpos cetónicos por el cerebro como energía (principalmente el Beta-HidroxiButirato), desplazando a la glucosa, ha permitido al ser humano (y su cerebro, que tanta energía consume en comparación con otros animales) poder sobrevivir durante largos periodos sin comida. Este hecho es el que ha permitido, como bien dice el Dr. Cahill, que el cerebro pudiera llegar a ser el componente más importante en la evolución del hombre.
En esta gráfica se puede ver cómo se elevan los niveles del B-Hidroxibutirato (el principal de los cuerpos cetónicos) ante la ausencia de comida. Vemos cómo esa defensa a la bajada de azúcar en la sangre está más desarrollada en los niños que en los adultos. Pero lo súper interesante es ver cómo el estado de cetosis nutricional forma una parte fundamental del metabolismo del recién nacido, lo que le permite conservar su función cerebral en un periodo crítico, cuando el calostro de la leche materna está empezando a llegar, muy poco a poco inicialmente.
Algo que no se conoce muy bien es que el metabolismo del recién nacido es esencialmente cetogénico. Esto ha salvado a la especie humana. Tras el nacimiento, los niveles de glucosa en el recién nacido caen desde los, digamos 90 mg/dl del plasma materno, a los 30 o 40 mg/dl, un nivel que a la mayoría de los que siguen una dieta moderna (bien cargada de CH) les dejaría en coma. Cuando pinchamos una muestra sanguínea a un recién nacido y vemos una glucemia de 36 mg/dl, nos quedamos perplejos al ver que el bebé está tan campante, como si nada. Activo, atento, tranquilo, con buen color, sin sudoración.
Y es que, en el recién nacido, las concentraciones de Beta-HidroxiButirato (B-OHB) pueden elevarse hasta los 2-3 milimoles en las primeras horas de vida. Forma parte de la energía alternativa para el cerebro durante los primeros 2 días de vida.
Hay que recordar que al nacer, el cerebro humano consume el 60-70% del total del metabolismo y casi la mitad de esas necesidades energéticas vienen, precisamente, del B-OHB).
El calostro materno está en perfecta sincronización con este metabolismo cetósico del recién nacido, pues contiene mucha grasa y proteína pero muy poco carbohidrato (lactosa). De manera que el recién nacido llega al mundo con una dieta cetogénica tipo Atkins! (como se puede ver en la foto de arriba).
La lactosa se va incrementando gradualmente en la leche de transición durante los primeros 2 o 3 días de lactancia, proceso durante el cual la cetosis va progresivamente desapareciendo.
El Dr. Cahill fue uno de los primeros médicos que estudió el metabolismo humano y cerebral en épocas de ayuno prolongado, cuando el cuerpo no tiene una entrada de glucosa y el hígado tiene que producir cuerpos cetónicos para cubrir las necesidades cerebrales.
Cuando el Dr. Cahill hizo sus experimentos en los años 60, a los cuerpos cetónicos, como el Beta-Hydroxibutirato, se les consideraba casi veneno, pues sólo se observaban en la cetoacidosis diabética. De manera que a nadie le gustaba oír hablar de la "Cetosis Nutricional" y nadie entendía muy bien en qué consistía.
Antes de uno de sus experimentos estrella, en 1.967, se pensaba que el cerebro sólo podía funcionar con glucosa como fuente de energía y que no podía utilizar ningún otro tipo de combustible.
Y eso es lo que ocurre en un estado de alimentación normal, sin ayunar. Si uno consume una alimentación moderna estandar, alta en carbohidratos, prácticamente el 100% de la energía que "chupa" el cerebro es glucosa (en la gráfica de arriba a la izquierda donde pone "FED" = alimentado).
Pero lo que comprobó el Dr. Cahill es que tras un ayuno de 7 a 10 días, el cerebro adquiría la flexibilidad metabólica de cambiar a utilizar cuerpos cetónicos en lugar de glucosa o, mejor dicho, además de glucosa.
En estos trabajos demostró que, en ayunos prolongados, cerca de 2/3 del metabolismo energético cerebral podía ser provisto por los cuerpos cetónicos sólo con una semana de ayuno. En esa época pudo mantener a un grupo e personas obesas, en ayunas, sólo con líquidos, durante 40 días. Algo que hoy no se podría reproducir, por ética.
Al comienzo del estudio, estos individuos obesos, con altos niveles de insulina debido a su alta resistencia a la insulina, tenían unos niveles de cuerpos cetónicos de cero... Y sin embargo, ¡tras 10 días de ayuno los niveles de cuerpos cetónicos subieron por encima de los niveles de glucosa!
Ver en la gráfica de la derecha cómo, al cabo de 10 días de ayuno, la glucosa había bajado por debajo de 4 mmoles, alrededor de 3.8 mmmoles, que equivalen a 68-70 mg/dl de glucosa. Mientras que los niveles de cuerpos cetónicos habían subido por encima de 5 mmoles, para estabilizarse en 6 mmoles (sin subir más) durante el resto de días del ayuno.
El cerebro de estas personas obesas se "keto-adaptó" en menos de 2 semanas de ayuno, de manera que, al 10º día, más de la mitad de su consumo energético cerebral llegaba de los cuerpos cetónicos que el hígado producía desde la Beta-Oxidación de sus ácidos grasos (la grasa de reserva que abundaba en estos individuos obesos, llenos de energía "de reserva") y menos de la mitad de la energía cerebral, venía de la glucosa (generada mediante la neoglucogénesis hepática, un proceso que luego explicaremos).
Pero el Dr. Cahill no se quedó ahí y quiso ir más lejos. Quiso demostrar cómo, en una persona con un cerebro "keto-adaptado" (que puede utilizar los cuerpos cetónicos como combustible y no sólo la glucosa), aunque le bajes la glucosa en sangre a niveles bajísimos (pinchándoles insulina en ayunas), su consciencia y funcionamiento cerebral no se resentirían.
Y así fue.
Tras varias semanas en ayuno, con un cerebro y organismo keto-adaptados, les infundió 20 unidades de insulina, que bajó puntualmente su glucosa en sangre desde los 3.8 mmoles a sólo 1 a 2 mmoles (de 70 mg/dl de glucosa a los 18 a 36 mg/dl), sin que ninguno tuviera daño cerebral ni perdiera la conciencia. Su cerebro keto-adaptado no les dio síntomas de hipoglucemia cuando cualquier otra persona habría entrado en coma.
Los únicos que tuvieron sudoración fría, palidez y palpitaciones fueron los médicos, al ver niveles de glucosa de 18 mg/dl e incluso de 9 mg/dl... en personas... que estaban mirándoles y hablándoles como si tal cosa...
En los libros de medicina uno puede leer que estos niveles de azúcar en la sangre son casi universalmente fatales. Pero estos sujetos estaban protegidos contra la hipoglucemia extrema, porque los cuerpos cetónicos (CC) reemplazaron a la glucosa como fuente de energía cerebral.
Este estudio fue innovador e indujo a los médicos a re-evaluar los textos médicos y hacer algunos cambios.
Ahora sabemos que la dieta cetogénica se estudió en los años 20 y 30 para simular un estado metabólico similar al del ayuno y que conseguía tratar la epilepsia cuando no existían fármacos para su tratamiento. Se sabía que el ayuno curaba muchos tipos de epilepsia o al menos hacía desaparecer sus síntomas. Pero la dieta cetogénica era una forma, sostenible en el tiempo (no se puede ayunar de por vida) que "imitaba metabólicamente" al ayuno y que tenía los mismos efectos anticonvulsivantes que éste.
Una dieta exenta de carbohidratos o con una reducción importante de éstos imita, a nivel metabólico, al ayuno. Acelera la beta-oxidación de los ácidos grasos en el hígado para producir cuerpos cetónicos. Es una dieta en la que la reducción de un macronutriente como son los carbohidratos, vacía el glucógeno hepático y suprime la secreción de insulina. Sin la inhibición de la lipolisis de la insulina, el hígado es libre para generar cuerpos cetónicos que vierte a la circulación y que viajan por la sangre para nutrir a órganos que no pueden funcionar a partir de los ácidos grasos, especialmente al cerebro.
La alimentación baja en carbohidratos o cetogénica imita el metabolismo del ayuno prolongado
Como acabamos de comentar, el efecto metabólico de la alimentación cetogénica es muy similar a la del ayuno prolongado, pero con el beneficio de obtener calorías de sobra para el día a día y sentir una gran sensación de saciedad. Es una situación sostenible en el tiempo y no sólo durante unas semanas como sería en le caso del ayuno.
Metabólicamente son muy similares.
El ayuno prolongado de forma no voluntaria o inanición
Cuando el ser humano no tenía acceso a comida, la tarea más crucial para el organismo era proveer glucosa como combustible para el cerebro. La ausencia de glucosa para un cerebro "carbo-dependiente" sería el equivalente a la muerte cerebral.
Por otro lado, la masa muscular debía de ser preservada para que el hombre pudiera conseguir otra nueva caza que le permitiera alimentarse. Sin glucosa, el cuerpo tendría que tirar de las proteínas de la masa muscular para fabricar glucosa y el ser humano se debilitaría hasta tal punto que no podría cazar. Perecería...
La cetosis era la solución perfecta.
Una vez keto-adaptado, el cuerpo utiliza los ácidos grasos y los cuerpos cetónicos (bien a partir de la grasa de reserva en el ayuno o bien a partir de la grasa de la dieta en una dieta cetogénica) para proveer energía a las células del cuerpo y, de ese modo, las necesidades de glucosa se reducen.
Los ácidos grasos nutren principalmente al corazón y a los músculos del cuerpo y mayoría de órganos mientras que los cuerpos cetónicos nutren principalmente al cerebro, que no puede utilizar las grasas (ácidos grasos) como energía. Sólo puede utilizar glucosa o cuerpos cetónicos, principalmente el 17-Beta-Hidroxibutirato.
Este cambio adaptativo del metabolismo permite que, en caso de ausencia prolongada de comida, el cuerpo pueda funcionar sin aporte de glucosa, como ocurre en cualquier ayuno prolongado, ya sea por motivos religiosos, de detoxificación o como tratamiento de la Resistencia a la insulina, la diabetes tipo 2 o la obesidad mórbida.
Beneficios para la salud de la cetosis, además de la supervivencia humana
La utilización de los cuerpos cetónicos como energía por el organismo conlleva además unos efectos profundos y positivos para la salud humana. Por ejemplo, la inflamación celular y la actividad de radicales libres se reducen. También hay menor daño por la glicación. La glicación de las proteínas debida a los altos niveles de glucosa y la actividad de los radicales libres contribuyen al desarrollo y progresión de una larga lista de complicaciones vasculares en los pacientes con diabetes como son el daño renal, la ceguera, el daño de los nervios periféricos y la enfermedad cardiovascular.
Viendo los beneficios de funcionar a base de ácidos grasos y de cuerpos cetónicos y los peligros de un metabolismo altamente dependiente de los azúcares, es bastante lógico deducir que nuestro cuerpo está destinado a funcionar gran parte del tiempo con ácidos grasos y cuerpos cetónicos.
Los efectos antioxidantes y antiinflamatorios de la cetosis nutricional es la razón por la que las dietas cetogénicas y los ayunos tienen tantos beneficios sobre la salud humana. De hecho, la cetosis nutricional y los cuerpos cetónicos han sido estudiados de forma extensa para el tratamiento de muchas enfermedadades.
Un creciente número de trabajos de investigación han sido publicados sobre el efecto anti-inflamatorio de los cuerpos cetónicos en enfermedades como la epilepsia, la esclerosis múltiple, la Esclerosis Lateral Amiotrófica, la enfermedad de Parkinson, la enfermedad de Alzheimer (que ya la llaman la Diabetes Mellitus tipo 3), el traumatismo craneoencefálico, el cáncer, la enfermedad cardiovascular, el síndrome de ovario poliquístico, el autismo, las migrañas, los ictus, la depresión, el acné y, especialmente, la diabetes. El artículo completo, en este pdf.
Beneficios para los pacientes con diabetes tipo 1: Adiós a los síntomas de hipoglucemia
Uno de los mayores temores de los niños con diabetes tipo 1 es la bajada de azúcar en la sangre o hipoglucemia.
Por este motivo, como se continúa recomendando la dieta moderna, alta en carbohidratos (con enormes subidas y bajadas de azúcar), habitualmente tenemos a los niños diabéticos con niveles medios de glucosa en sangre muy altos, para tener un margen de seguridad y que, por un error de sobredosificación de insulina, no lleguen al coma por una excesiva bajada de glucosa en la sangre. Esto implica unos niveles medios de azúcar demasiado altos en el día a día, con niveles de glicación (inflamatorios) altos, con todas las complicaciones vasculares que esto llevará con el paso de los años.
Esto no ocurriría si, siguiendo una dieta cetogénica, tuvieran un cerebro keto-adaptado.
¿Tu cerebro está keto-adaptado o es carbo-dependiente?
Vamos a ver las diferencias en la vida de una persona con diabetes tipo 1 según tenga un cerebro carbo-dependiente (como la mayoría de las personas que comen según la dieta moderna occidental, alta en carbohidratos) o según tenga un cerebro keto-adaptado, tras unas semanas comiendo una alimentación LCHF, rica en grasas naturales como los aguacates, huevos, frutos secos, olivas, aceite de oliva, nata, mantequilla, pescado azul, carne, aceite de coco, quesos, etc, evitando carbohidratos refinados (azúcares, zumos, harinas, cereales, pan, pasta, patatas, frutas) y obteniendo la mayoría de sus carbohidratos desde las verduras y hortalizas.
Cuando una persona consume una dieta alta en carbohidratos (pan, pasta, patatas, zumos, harinas, cereales, comida procesada), los niveles altos de glucosa y de insulina bloquean completamente la producción de cuerpos cetónicos del hígado. Como los cuerpos cetónicos no están disponibles, el cerebro depende de la glucosa como único combustible para funcionar.
Cuando una cerebro carbo-dependiente siente que la glucosa empieza a escasear (cuando no hay comida o cuando una persona con diabetes se ha pinchado demasiada insulina y ha comido menos de lo calculado), tiene que poner en marcha medidas compensadoras, con hormonas contra-reguladoras que intentan subir el azúcar en la sangre, como es la adrenalina. El subidón de adrenalina produce los síntomas clásicos iniciales de la hipoglucemia: sudoración, palidez, taquicardia. Si la glucosa en sangre (glucemia) sigue cayendo y la persona con diabetes no consigue comida azucarada rápidamente, la glucemia seguirá cayendo y el cerebro carbo-dependiente puede llegar a perder la conciencia.
En esta situación, en la que la comida por boca ya no puede realizarse, una infusión de glucosa intravenosa o la inyección intramuscular de glucagón (que libera los depósitos de glucógeno hepáticos, bloqueados por la insulina inyectada previamente) serán la única solución que evitará que la persona entre en un coma hipoglucémico que, si no revertimos, podría llevar al fallecimiento.
Vamos a poner un ejemplo con dos adolescentes con diabetes tipo 1 que habitualmente necesitan pincharse insulina según la cantidad de carbohidratos (a los que son "intolerantes") que ingieran (según las recomendaciones actuales, más de la mitad de sus calorías...).
Situación uno:
Javier, diabético tipo 1 con alimentación moderna habitual y cerebro carbo-dependiente
Es el caso ficticio de Javier, que se está preparando una comida con arroz con tomate de primero (con pan) y de segundo pollo con patatas (y pan), seguido de una fruta de postre y un trozo de trenza.
Antes de empezar a comer, Javier se pincha una elevada cantidad de insulina, en previsión de las raciones de carbohidratos que va a ingerir, para intentar acertar a equiparar el subidón de glucosa que experimentará unos minutos tras ingerir dicha comida alta en carbohidratos. Al poco de empezar a comer, Javier recibe una llamada de un amigo que necesita ayuda urgente. Javier sale corriendo de casa sin apenas haber comido nada de su comida. Media hora después, la insulina rápida recién pinchada empieza a hacer su acción. Pero como la ingesta de CH no ha sido la previamente calculada, sino muy inferior, el exceso de insulina hace bajar el nivel de azúcar en la sangre de Javier a niveles muy peligrosos. Javier empieza a notar sudor frío, palidez y taquicardia y se empieza a sentir débil y mareado. Su amigo se da cuenta de lo que está ocurriendo y le consigue rápidamente un zumo de naranja. Esto consigue devolver los niveles normales de azúcar y contrarrestar los efectos de la insulina.
En este caso, el hígado de Javier no pudo descomponer los depósitos de glucosa almacenados en su hígado (glucógeno hepático) debido a la acción de la insulina, que lo impide. Conforme sus niveles de azúcar en la sangre bajaron, su cerebro carbo-dependiente empezó a perder la conciencia.
Sin la rápida ingesta del zumo o cualquier azúcar de rápida absorción, sus niveles de glucosa en sangre habrían descendido hasta el punto de conducir a un coma o incluso la muerte.
Aquí podemos ver cómo los síntomas previos a una severa hipoglucemia (sudoración, palidez, malestar, temblores, taquicardia) son necesarios para avisarnos y prevenirla en un cerebro carbo-dependiente. Un cerebro que sólo puede tirar de glucosa, sin posibilidad de utilizar otro combustible alternativo.
Situación dos:
María, diabética tipo 1 con alimentación baja en carbohidratos (cetogénica) y un cerebro keto-adaptado
María, al revés que Javier, reduce su ingesta de carbohidratos a una pequeña cantidad cada día, evitando harinas, cereales, pan, pasta, patatas, frutas, comida procesada e incluso reduciendo legumbres. La poca fruta que toma viene de aguacates y de frutos rojos (fresas, frambuesas, moras). Su ingesta de grasas es alta y moderada la de proteínas. Habitualmente desayuna una tortilla de 2 huevos con espinacas, unos aguacates con aceite de oliva y una taza de nata con café y aceite de coco. Suele comer ensaladas o diversas verduras de primer plato y de segundo, por ejemplo un salmón con espárragos trigueros y nueces pecanas. No suele tomar postre o si lo hace toma un yogur griego, si acaso con alguna onza de chocolate negro 90% cacao.
Con el tiempo, tras unas semanas con esa dieta baja en carbohidratos y alta en grasas, su hígado ha ido aumentando la producción de cuerpos cetónicos y ha entrado en un estado de "Cetosis nutricional".
Sus niveles de cetonemia (cuerpos cetónicos en sangre) se mantienen en un rango de entre 0,5 a 3 mmoles (mM). A este nivel, los cuerpos cetónicos pueden atravesar la barrera hemato-encefálica y difundir dentro de sus neuronas, donde pueden ser metabolizados como combustible alternativo a la glucosa (o mejor dicho, añadido a la glucosa).
Ahora su cerebro tiene un metabolismo híbrido, de manera que puede tirar tanto de glucosa como de cuerpos cetónicos para asegurar un funcionamiento ininterrumpido.
Si habitualmente un cerebro carbo-dependiente viene a consumir unos 100 g de glucosa al día, un cerebro keto-adaptado puede suplir la mitad o más de esas calorías desde los cuerpos cetónicos y, lo que es más importante, el cerebro puede tirar de más glucosa o de más cuerpos cetónicos, según los niveles de ambos en sangre. Se convierte en un cerebro metabólicamente más flexible.
De manera que, estando su cerebro keto-adaptado, con metabolismo híbrido, las posibles bajadas de azúcar en la sangre ya no son una emergencia vital para su cerebro, siendo que ahora sus neuronas disponen también de una fuente de combustible alternativa.
Por otro lado, con su alimentación baja en carbohidratos (LCHF), María puede pincharse dosis pequeñas de insulina porque no tiene grandes subidas de azúcar en la sangre al reducir mucho su ingesta de carbohidratos en la dieta. Esto también reduce su riesgo de hipoglucemia por la ley de los pequeños números: "A dosis pequeñas, errores pequeños".
Es decir, cuando debemos contrarrestar la gran subida de azúcar en un diabético tipo 1 tras un plato de arroz o de pasta, debemos calcular las unidades necesarias de insulina para "apagar ese incendio". Pero sin pasarnos, no vayamos a forzar una hipoglucemia.
Como nuestro cálculo de raciones de carbohidrato no es perfecto y como la absorción subcutánea de la insulina al picharnos tiene también un 20% de error, podemos fácilmente quedarnos cortos de insulina y generar una hiperglucemia o pasarnos de insulina y generar una hipoglucemia. Es decir, podemos pasarnos tres pueblos o quedarnos cortos. Esta es la vida habitual de un paciente con diabetes tipo 1 siguiendo las recomendaciones oficiales de ingerir un 55% de las calorías con fuego, perdón, quiero decir, con carbohidratos.
En el caso de María, como la cantidad de carbohidratos que ingiere es pequeñita, la dosis necesaria de insulina también será pequeñita y, en consecuencia, su error, en la dosificación, de haberlo, será también pequeñito.
De esa manera, María controla de forma mucho más fácil sus leves subidas y bajadas de azúcar.
Pero además...
...María raramente experimenta las sensaciones de la bajada de azúcar en su cerebro, las temidas hipoglucemias (sudores, malestar, visión borrosa, falta de concentración, dolor de cabeza, etc).
Su cerebro híbrido keto-adaptado, puede seguir funcionando perfectamente con niveles de glucosa inferiores sin solicitar auxilio, pues tiene la ayuda de la energía alternativa de los cuerpos cetónicos.
En ocasiones, María ha medido su glucosa en sangre por azar y ha comprobado que estaba en niveles relativamente bajos. Pero no sentía ninguna sudoración, palidez o mareos. Su cerebro "híbrido" utilizaba esos cuerpos cetónicos como combustible alternativo, como salvavidas. En esas ocasiones, le bastó tomarse una de las tabletas de glucosa que lleva en el bolsillo para volver a tener niveles normales de glucosa en sangre. Pero no pasó ningún mal rato, ninguna angustia, ni temió por perder la conciencia o por entrar en coma.
En el diseño evolutivo del ser humano, la habilidad del hígado para producir los cuerpos cetónicos es una solución elegante para proveer una fuente alternativa de energía al cuerpo cuando la comida no estaba disponible.
Ayunar causa la misma elevación en la producción de cuerpos cetónicos y, de hecho, la mayoría de las personas se levantan cada mañana en un leve estado de cetosis tras haber ayunado durante las últimas 8 a 12 horas.
Tener un cerebro y un cuerpo keto-adaptados es muy ventajoso y seguir una alimentación LCHF o cetogénica proporciona este beneficio, además de muchos otros que comentaremos en la segunda parte de esta entrada.
Pero vamos a lo importante, diferenciar la Cetosis (Nutricional) de la temida y peligrosa Cetoacidosis
Cetosis y Cetoacidosis, dos situaciones muy distintas
A los médicos y especialmente a los pediatras, nos han enseñado a temer la cetoacidosis diabética. Sin embargo, en toda la carrera de medicina no recuerdo una clase en la que se abordara la cetosis nutricional fisiológica.
Por este motivo, cuando un médico escucha hablar de la "cetosis" o de que una persona va a seguir una dieta cetogénica o baja en carbohidratos, le entra miedo porque la asocia a la cetoacidosis y cree que una situación pueda desembocar en la otra.
Como he comentado antes, la similitud entre cetosis y cetoacidosis está sólo en las 4 primeras letras de ambos términos.
La Cetoacidosis Diabética o CAD (en inglés DKA: Diabetic Ketoacidosis) es una emergencia médica causada por una deficiencia o ausencia de insulina en presencia de ingentes cantidades de glucosa y de cuerpos cetónicos en el torrente sanguíneo...
...mientras que...
la cetosis nutricional (con una alimentación cetogénica o durante ayunos prolongados) es un estado en el que un moderado número de cuerpos cetónicos nutre al cerebro en presencia de niveles muy bajos de glucosa y en presencia de un páncreas normal que fabricará la mínima cantidad de insulina necesaria para bloquear una excesiva producción de cuerpos cetónicos. Es decir, la producción de cuerpos cetónicos está controlada.
Este párrafo es el resumen de esta entrada. En esas tres líneas está toda la información.
Vamos a intentar explicar esto un poco más.
Cetoacidosis Diabética (CAD)
La Cetoacidosis diabética (CAD) ocurre habitualmente en pacientes con diabetes y se trata de una situación grave de deficiencia de insulina precipitada habitualmente por una infección, un estrés externo, una alta ingesta de CH y una infra-dosificación de la insulina o, en muchas ocasiones, como forma de aparición o debut de una diabetes tipo 1 en un niño o un adolescente (previamente sin diagnosticar).
La infección o el estrés causan una elevación de las hormonas que elevan el azúcar en la sangre (cortisol, catecolaminas, etc). Habitualmente, como el paciente tiene poco apetito en el caso de estar pasando dicha infección (neumonía, vómitos, gastroenteritis, etc), no suele comer apenas y, "para que no le baje el azúcar", no se pincha su dosis de insulina.
Pero no se dan cuenta de que es precisamente en dichas situaciones de estrés o de infección cuando el azúcar en la sangre sube más y no deben nunca dejar de pincharse la insulina necesaria, a pesar de estar comiendo menos.
Las causas que habitualmente precipitan una CAD incluyen:
En la cetoacidosis diabética, los niveles de glucosa son muy altos, entre 200 y 800 mg/dl y los niveles de cuerpos cetónicos son superiores a 10 o 15 mMoles.
Sin embargo, la Cetosis nutricinal es una situación en la que una persona, tras unas semanas, ha logrado una keto-adaptación mediante la reducción de los carbohidratos de su dieta a niveles de entre 20 y 50 g/día y en la que el hígado, ante esos niveles bajos de glucosa, produce una cantidad controlada de cuerpos cetónicos, cuyos niveles van entre los 0,5 y los 3.0 milimoles/L. Muy lejos de los 10, 15 o 30 milimoles/L de una CAD.
Niveles de Cuerpos cetónicos en sangre en las distintas situaciones:
En la cetosis que se consigue tras unas semanas de dieta muy baja en carbohidrato o cetogénica... o tras varios días o semanas de ayuno, ocurre lo siguiente:
La glucosa deja de ser la fuente principal de energía ya que ésta no llega (en el caso del ayuno) o llega en cantidades muy pequeñas (inferiores a 50 g de CH al día en una dieta cetogénica). De manera que el organismo empieza cambiar su metabolismo de cara a utilizar las grasas como fuente de energía principal.
Las grasas que utilizamos vienen de los ácidos grasos, que tenemos almacenados en forma de Triglicéridos. Cada uno de los triglicéridos se descomponen en 3 ácidos grasos (que proveerán energía principalmente al corazón y los músculos) y una cadena de glicerol, que el hígado puede utilizar para formar glucosa mediante la negoglucogénesis. Esa glucosa proveerá parte de la que nutrirá el cerebro.
Pero la energía que más va a nutrir al cerebro en el estado de cetosis (por ayuno prolongado o por una alimentación muy baja en carbohidratos) va a venir de los cuerpos cetónicos.
Mediante la Beta-Oxidación de los ácidos grasos en el hígado fabricará estos cuerpos cetónicos, que servirán para nutrir a los órganos que no pueden tirar de los ácidos grasos, especialmente al cerebro.
En este estado de cetosis, la glucosa está en niveles bajos. No en niveles altísimos como ocurría en la CAD. De manera que no hay esas pérdidas enormes de orina que arrastraba toda esa glucosa con la orina desde los riñones.
Al estar baja la glucosa, el cerebro "chupa" de los cuerpos cetónicos (CC) como energía alternativa, manteniendo estables los niveles de CC en la sangre, sin subir por encima de 5 mmol. En el caso de la CAD, el cerebro sólo "chupaba" glucosa, pues en situación de altos niveles de glucosa, siempre tirará de ella y no de cuerpos cetónicos. De manera que éstos se seguían acumulando a niveles muy peligrosos.
Por otro lado, el páncreas de una persona no diabética tiene una secreción intacta de insulina, hormona que inhibe la lipolisis. De manera que ésta nunca permitirá una elevación patológica, excesiva, de los cuerpos cetónicos en sangre e inhibirá su excesiva producción en caso de que suba a niveles por encima de lo fisiológico, e decir, por encima de 5-6 mmoles. Lo mismo en un diabético keto-adaptado que mantiene su dosis de insulina basal.
Es decir, en un páncreas normal, capaz de producir insulina:
De esta manera, una persona sana, en estado de cetosis, puede generar entre 100 y 150 g de cuerpos cetónicos al día, mientras que un diabético tipo 1 puede sobrepasar los producción de 400 g diarios. Esta sobre producción de cuerpos cetónicos en la CAD es una de las causas de la acidosis (descenso del pH).
Este incremento de la producción de cuerpos cetónicos en la Cetoacidosis Diabética se suma a la imposibilidad de la utilización de éstos por el cerebro, que sólo puede chupar glucosa ya que esta está tan elevada. En caso de glucosa alta, los tejidos siempre tirarán de ella mientras los cuerpos cetónicos siguen acumulándose.
NOTA ACLARATORIA: Hay que recordar que la glucosa no puede entrar en la células musculares sin la presencia de insulina (por eso la glucosa inunda la sangre en la CAD), pero siempre puede entrar de forma pasiva en el cerebro, sin necesitar insulina.
De manera que en la CetoAcidosis Diabética, se suma una sobre producción de cuerpos cetónicos (que no puede ser limitada por la insulina, porque no hay) y una nula utilización de estos por el cerebro que sólo tira de glucosa, al inundar la glucosa el torrente sanguíneo.
Metabolismo del ser humano durante el ayuno, a partir de las grasas (o en una dieta cetogénica o muy baja en carbohidratos): Cetosis
En resumen, en el ayuno (y también en una dieta cetogénica estricta, sin apenas carbohidratos), desde los triglicéridos obtenemos prácticamente toda la energía para todo el cuerpo:
Los médicos oímos hablar de "cetosis" y nos asustamos pensando que podemos entrar en "Ceto-acidosis" (CDA), la cual es una situación médica grave que solamente ocurre en diabéticos tipo 1, cuando no hay insulina o cuando se han infra-dosificado con la insulina en una situación en la que la producción de glucosa ha aumentado (por ejemplo, en una infección).
Cetosis fisiológica y Cetoacidosis:
Teniendo insulina en un páncreas normal, una persona nunca entrará en keto-acidosis. La insulina no permitirá que el nivel de cuerpos cetónicos supere un umbral de seguridad. Es la principal inhibidora de la lipolisis.
Como hemos explicado en esta entrada, lo que ocurre en la Ceto-acidosis (CAD) es muy distinto:
En esa situación (CAD) no hay nada de insulina y la sangre está repleta de glucosa, con niveles de 500 mg/dl o superiores.
Una glucosa que está por las nubes y que no se puede utilizar pues no hay insulina para meterla en las células de los músculos (sólo puede entrar, de forma libre, al cerebro).
Al no llegar glucosa a las células de los músculos, el cuerpo se siente "hambriento" de energía, precisamente en un momento de abundancia de energía (glucosa) en la sangre.
Por ello, para producir energía alternativa, se acelera la producción hepática de cuerpos cetónicos como fuente de energía a partir de las grasas (Ácidos Grasos Libres). También aumenta la producción de glucosa hepática.
La ausencia de insulina acelera la combustión de grasas (sin ella no hay quien pueda inhibir la lipolisis). De manera que la sangre está inundada tanto de glucosa como de cuerpos cetónicos, ambos en cantidades extremadamente altas.
El cerebro, que en el ayuno o en situación de cetosis nutricional (con una dieta cetogénica) tomaba preferentemente cuerpos cetónicos, en este caso no los utiliza, pues en la CAD, en presencia de altos niveles de glucosa siempre utiliza la glucosa. De esta manera los cuerpos cetónicos se van acumulando en la sangre, sin ser utilizados por el cerebro y sin ser inhibida su producción al haber ausencia de insulina. (Parezco un disco rayado)
En la cetosis nutricional, los cuerpos cetónicos subirán hasta un límite fisiológico (limitado por unos mínimos niveles de insulina) e irán siendo utilizados por el cerebro como combustible.
Es decir:
En la cetosis, los cuerpos cetónicos son los amigos del cerebro. Su combustible salvador. Son los que le permiten funcionar non-stop incluso en momentos de glucosa muy bajita en la sangre.
En la Cetoacidosis, los cuerpos cetónicos son un incendio.Un incendio que sólo conesguiremos parar con una bomba de infusión intravenosa continua de insulina en el hospital, a la vez que corregimos la deshidratación con líquidos y electrolitos. La infusión intravenosa de líquidos y de insulina conseguirá ir bajando los altos niveles de glucosa en sangre en una CAD. Pero aunque los niveles de glucosa bajen a niveles normales, no pararemos la bomba de insulina todavía.
- No??
- No... Si hace falta, pondremos glucosa en el gotero de perfusión de líquidos.
Pero entonces...
¿Cuándo se para por fin la bomba de insulina en una cetoacidosis diabética?
Se parará cuando se dejen por fin de producir cuerpos cetónicos, porque la principal función de la insulina, en la CAD, es bloquear su producción.
Algo que ya hace el páncreas de cualquier persona normal (como en mí mismo) en momentos de ayuno o en situaciones de cetosis nutricional.
Una situación con muchos beneficios para la salud a pesar de ser temida, todavía hoy en día, por la mayoría de los médicos.
Finalizando...
Espero que esta entrada haya servido para quitarle el miedo a las personas cuando estuchen a alguien decir que está en cetosis o que sigue una dieta cetogénica.
Podemos empezar a cambiar algunos mitos y algunas formas de pensar en esta sociedad tan "carbo-dependiente" (ese estado metabólico que tanto beneficia a la industria alimentaria).
"Repensando verdades"
Poco a poco el dogma de los carbohidratos está cambiando y la demonización de las grasas no es tan grande. Ya empieza la gente a entender que dejar de tomar bebidas azucaradas es bueno.
Incluso algunos ya saben que puedes tomarte varios huevos al día (y que de hecho es muy bueno hacerlo). El aceite de oliva ya hace años que dicen que también es bueno (antes era malo).
Pero todavía tardará un tiempo para que digan lo mismo de la mantequilla, del aceite de coco o de la nata.
De momento, los médicos decimos que la leche materna es el mejor alimento del mundo en el primer año de vida... y lo decimos sin saber que, a partir del año de vida, hasta el 60% de las calorías de la leche materna vienen de las grasas... (La lactancia materna es una alimentación LCHF, por cierto)
... y sin saber que la mitad de la grasa de la leche materna es grasa saturada...
... que es ácido palmítico... como el del aceite de palma... que tanto hemos demonizado... simplemente por ser una grasa... SATURADA.
¿Pero las grasas saturadas no son malas, muy malas?
Para responder, os recuerdo esta frase de la Dra. Cate Shanahan: "La naturaleza no hace grasas malas. Sólo la industria las hace".
En una próxima entrada (por no alargar ésta), comentaremos varios de los beneficios para la salud de la alimentación cetogénica o de la alimentación baja en carbohidratos. Veremos todos los beneficios que tiene para la salud utilizar las grasas como combustible en lugar de utilizar azúcares.
Gracias por tener la paciencia de leer hasta aquí.
Nos vemos en una breve segunda parte:
"Los beneficios para la salud de una alimentación LCHF"
Aunque muchos de vosotros ya los conoceréis de sobra, verdad?
No es sorprendente que incluso nosotros, los médicos, confundamos estas dos condiciones tan distintas. Los libros de texto de medicina apenas ofrecen unas breves líneas para explicar el metabolismo de los cuerpos cetónicos. De las 1.066 páginas de la 11ª edición del Guyton (Tratado de Fisiología Médica), sólo se dedica una página al metabolismo de los cuerpos cetónicos, un tercio a la cetoacidosis y cuatro líneas a la cetosis nutricional.
La cetosis nutricional, la gran desconocida para los médicos
Primero de todo, ¿qué es una dieta cetogénica o una dieta muy baja en carbohidratos?
Nuestra alimentación consiste en la ingesta de 3 macronutrientes: Las grasas (como el aceite de oliva, mantequilla, aguacates), los carbohidratos (pan, harinas, cereales, frutas, dulces, zumos) y las proteínas (carnes, pescados, lácteos, frutos secos) aunque esto está simplificado, pues tenemos carbohidratos y proteínas en las legumbres y una mezcla de proteínas y grasas en pescados, huevos y lácteos, por ejemplo.
En una alimentación baja en carbohidratos y alta en grasas (Low Carb High Fat : LCHF) o dieta cetogénica (cuando la ingesta de carbohidratos (CH) es inferior a 20-50 g/día), las grasas constituyen la mayor parte de las calorías, siendo moderadas las calorías provenientes de las proteínas y muy pocas las calorías que vienen de los carbohidratos, digamos un 10%.
Sin embargo, la dieta recomendada por las autoridades nutricionales estadounidenses (USDA: United States Department of Agriculture) incluye un 45-65% de las calorías a partir de los carbohidratos.
Esta misma dieta la recomienda la American Diabetes Association (ADA), recomendando que más de la mitad de las calorías vengan de los carbohidratos, precisamente el nutriente al que los diabéticos son más intolerantes (...). Esto hace que la vida de un diabético se convierta en un desafío constante para intentar compensar grandes las subidas y bajadas de glucosa con grandes dosis de insulina. Dosis que no siempre aciertan a equiparar las altas cantidades de carbohidratos ingeridas, por demasiada insulina o por insuficiente insulina. Querer apagar varios incendios cada día es lo que tiene, que no es tarea sencilla.
La diferencia entre una dieta estándar occidental (con un 55% de calorías desde los CH) y una dieta cetogénica o baja en carbohidratos (LCHF) está en los efectos del combustible utilizado por nuestras células.
Las altas cantidades de carbohidratos (CH) consumidos en la dieta estándar moderna, con la digestión, se terminan descomponiendo en grandes cantidades de glucosa, que se eleva en la sangre.
Esto ocurre con todos los carbohidratos. Incluso los llamados "Carbohidratos Complejos", que tanto recomiendan a los diabéticos (granos, cereales, harinas integrales, pan). Estos carbohidratos complejos no dejan de ser almidones. Es decir, cadenas de múltiples glucosas que, finalmente, terminan en múltiples moléculas de glucosa en la sangre, por muy "complejos" que sean. El índice glucémico del pan, incluido el pan integral, es más alto (69) que el de una bebida azucarada (62). Es decir, la velocidad con la que la ingesta de una tostada o de un bocadillo sube la glucosa en la sangre es superior al de una coca-cola.
Esta elevación de la glucosa en la sangre (tóxica e inflamatoria cuando los niveles son altos), provoca habitualmente una elevación de la insulina, la hormona que consigue apagar ese incendio metiendo la glucosa de la sangre en las células musculares y hepáticas para su utilización y para su almacenamiento. A mayor ingesta de CH, mayor cantidad de insulina se necesita para manejar las consiguientes elevaciones de los niveles de glucosa en la sangre (glucemia).
La insulina tiene otras muchas funciones, entre otras, el almacenamiento de la energía sobrante en forma de grasa (hormona almacenadora de grasa). También inhibe la lipolisis, es decir la utilización de la grasa como energía. En presencia de insulina sólo podemos quemar carbohidratos y no grasas. También inhibe la producción de cuerpos cetónicos, un mecanismo de energía alternativa cuando tenemos un largo periodo de ayuno o cuando hacemos una dieta cetogénica o LCHF (Low Carb High Fat: Baja en carbohidratos y alta en grasas).
En contraste con una alimentación moderna estandar, cuando en una dieta LCHF restringimos la ingesta de CH, moderamos la ingesta de proteínas y aumentamos la ingesta de grasas, los niveles de glucosa en sangre se reducen y las necesidades de insulina también. Esto causa, en el curso de 2-3 semanas, una adaptación metabólica y un cambio hacia la utilización de la grasa (en lugar de la glucosa) como combustible de nuestras células. Es la llamada "Keto adaptación".
Como resultado, al tener niveles bajos de insulina (el "candado" que nos impide quemar grasas, inhibiendo la lipolisis), la grasa de reserva se libera fácilmente del tejido graso y los ácidos grasos libres se vierten a la circulación como energía disponible para nuestros músculos.
Por otro lado, también aumenta la "Cetogénesis", un proceso metabólico mediante el cual el hígado, mediante la Beta-Oxidación de los ácidos grasos, crea cuerpos cetónicos y los libera a la circulación sanguínea, de manera que tanto el corazón y los músculos (con los ácidos grasos libres) como el cerebro (con los cuerpos cetónicos), pueden utilizar esta fuente energía, convirtiendo al organismo en un "motor híbrido", capaz de utilizar ambos combustibles, glucosa y grasas.
Los cuerpos cetónicos son los productos del metabolismo que resultan de un cambio en la fuente de energía que utiliza nuestro organismo, quemando grasas de forma más fácil que carbohidratos. Estamos acostumbrados a escuchar que los carbohidratos son el combustible preferido del cuerpo, pero la realidad es que el cuerpo humano es muy capaz de funcionar, con excelencia, desde las grasas (ácidos grasos) y los cuerpos cetónicos.
En presencia de altos niveles de glucosa, el cuerpo (con la insulina alta, que impide quemar grasas) siempre tirará de azúcares como energía, pues los niveles altos de glucosa en sangre son dañinos, inflamatorios, con gran poder de glicación y oxidación. De manera que "la preferencia" por el cuerpo de chupar azúcar en lugar de grasas cuando los azúcares (glucosa) están altos en la sangre es una medida de seguridad, de querer "apagar el incendio" que provocan los niveles altos de azúcar en la sangre.
La Keto-Adaptación precisa de 2 a 3 semanas
La keto adaptación se denomina a ese periodo de entre 2 a 3 semanas en el que restringimos la ingesta de carbohidratos y en el que el metabolismo va cambiando a utilizar la grasa como combustible en lugar de los carbohidratos, incrementándose la función de los enzimas de metabolización de los ácidos grasos y de los cuerpos cetónicos.
Una vez que el cuerpo está "keto-adaptado" (como puede ser mi caso personal, tras más de un año en una dieta LCHF), éste ha logrado cambiar su combustible principal, desde la glucosa a los ácidos grasos. Cuando la ingesta de CH es muy reducida (inferior a 20-50 g de CH según las personas, lo cual no llega a ser mi caso), la persona llega a la "Cetosis Nutricional".
La cetosis nutricional es una adaptación evolutiva del ser humano a la escasez de comida que ha sido ampliamente estudiada.
Sin dicha keto-adaptación, el cerebro del ser humano prehistórico habría perecido en las épocas de hambruna. En esas situaciones, la utilización de los cuerpos cetónicos por el cerebro como energía (principalmente el Beta-HidroxiButirato), desplazando a la glucosa, ha permitido al ser humano (y su cerebro, que tanta energía consume en comparación con otros animales) poder sobrevivir durante largos periodos sin comida. Este hecho es el que ha permitido, como bien dice el Dr. Cahill, que el cerebro pudiera llegar a ser el componente más importante en la evolución del hombre.
En esta gráfica se puede ver cómo se elevan los niveles del B-Hidroxibutirato (el principal de los cuerpos cetónicos) ante la ausencia de comida. Vemos cómo esa defensa a la bajada de azúcar en la sangre está más desarrollada en los niños que en los adultos. Pero lo súper interesante es ver cómo el estado de cetosis nutricional forma una parte fundamental del metabolismo del recién nacido, lo que le permite conservar su función cerebral en un periodo crítico, cuando el calostro de la leche materna está empezando a llegar, muy poco a poco inicialmente.
Algo que no se conoce muy bien es que el metabolismo del recién nacido es esencialmente cetogénico. Esto ha salvado a la especie humana. Tras el nacimiento, los niveles de glucosa en el recién nacido caen desde los, digamos 90 mg/dl del plasma materno, a los 30 o 40 mg/dl, un nivel que a la mayoría de los que siguen una dieta moderna (bien cargada de CH) les dejaría en coma. Cuando pinchamos una muestra sanguínea a un recién nacido y vemos una glucemia de 36 mg/dl, nos quedamos perplejos al ver que el bebé está tan campante, como si nada. Activo, atento, tranquilo, con buen color, sin sudoración.
Y es que, en el recién nacido, las concentraciones de Beta-HidroxiButirato (B-OHB) pueden elevarse hasta los 2-3 milimoles en las primeras horas de vida. Forma parte de la energía alternativa para el cerebro durante los primeros 2 días de vida.
Hay que recordar que al nacer, el cerebro humano consume el 60-70% del total del metabolismo y casi la mitad de esas necesidades energéticas vienen, precisamente, del B-OHB).
El calostro materno está en perfecta sincronización con este metabolismo cetósico del recién nacido, pues contiene mucha grasa y proteína pero muy poco carbohidrato (lactosa). De manera que el recién nacido llega al mundo con una dieta cetogénica tipo Atkins! (como se puede ver en la foto de arriba).
La lactosa se va incrementando gradualmente en la leche de transición durante los primeros 2 o 3 días de lactancia, proceso durante el cual la cetosis va progresivamente desapareciendo.
El Dr. Cahill fue uno de los primeros médicos que estudió el metabolismo humano y cerebral en épocas de ayuno prolongado, cuando el cuerpo no tiene una entrada de glucosa y el hígado tiene que producir cuerpos cetónicos para cubrir las necesidades cerebrales.
Cuando el Dr. Cahill hizo sus experimentos en los años 60, a los cuerpos cetónicos, como el Beta-Hydroxibutirato, se les consideraba casi veneno, pues sólo se observaban en la cetoacidosis diabética. De manera que a nadie le gustaba oír hablar de la "Cetosis Nutricional" y nadie entendía muy bien en qué consistía.
Antes de uno de sus experimentos estrella, en 1.967, se pensaba que el cerebro sólo podía funcionar con glucosa como fuente de energía y que no podía utilizar ningún otro tipo de combustible.
Y eso es lo que ocurre en un estado de alimentación normal, sin ayunar. Si uno consume una alimentación moderna estandar, alta en carbohidratos, prácticamente el 100% de la energía que "chupa" el cerebro es glucosa (en la gráfica de arriba a la izquierda donde pone "FED" = alimentado).
Pero lo que comprobó el Dr. Cahill es que tras un ayuno de 7 a 10 días, el cerebro adquiría la flexibilidad metabólica de cambiar a utilizar cuerpos cetónicos en lugar de glucosa o, mejor dicho, además de glucosa.
En estos trabajos demostró que, en ayunos prolongados, cerca de 2/3 del metabolismo energético cerebral podía ser provisto por los cuerpos cetónicos sólo con una semana de ayuno. En esa época pudo mantener a un grupo e personas obesas, en ayunas, sólo con líquidos, durante 40 días. Algo que hoy no se podría reproducir, por ética.
Al comienzo del estudio, estos individuos obesos, con altos niveles de insulina debido a su alta resistencia a la insulina, tenían unos niveles de cuerpos cetónicos de cero... Y sin embargo, ¡tras 10 días de ayuno los niveles de cuerpos cetónicos subieron por encima de los niveles de glucosa!
Ver en la gráfica de la derecha cómo, al cabo de 10 días de ayuno, la glucosa había bajado por debajo de 4 mmoles, alrededor de 3.8 mmmoles, que equivalen a 68-70 mg/dl de glucosa. Mientras que los niveles de cuerpos cetónicos habían subido por encima de 5 mmoles, para estabilizarse en 6 mmoles (sin subir más) durante el resto de días del ayuno.
El cerebro de estas personas obesas se "keto-adaptó" en menos de 2 semanas de ayuno, de manera que, al 10º día, más de la mitad de su consumo energético cerebral llegaba de los cuerpos cetónicos que el hígado producía desde la Beta-Oxidación de sus ácidos grasos (la grasa de reserva que abundaba en estos individuos obesos, llenos de energía "de reserva") y menos de la mitad de la energía cerebral, venía de la glucosa (generada mediante la neoglucogénesis hepática, un proceso que luego explicaremos).
Pero el Dr. Cahill no se quedó ahí y quiso ir más lejos. Quiso demostrar cómo, en una persona con un cerebro "keto-adaptado" (que puede utilizar los cuerpos cetónicos como combustible y no sólo la glucosa), aunque le bajes la glucosa en sangre a niveles bajísimos (pinchándoles insulina en ayunas), su consciencia y funcionamiento cerebral no se resentirían.
Y así fue.
Tras varias semanas en ayuno, con un cerebro y organismo keto-adaptados, les infundió 20 unidades de insulina, que bajó puntualmente su glucosa en sangre desde los 3.8 mmoles a sólo 1 a 2 mmoles (de 70 mg/dl de glucosa a los 18 a 36 mg/dl), sin que ninguno tuviera daño cerebral ni perdiera la conciencia. Su cerebro keto-adaptado no les dio síntomas de hipoglucemia cuando cualquier otra persona habría entrado en coma.
Los únicos que tuvieron sudoración fría, palidez y palpitaciones fueron los médicos, al ver niveles de glucosa de 18 mg/dl e incluso de 9 mg/dl... en personas... que estaban mirándoles y hablándoles como si tal cosa...
En los libros de medicina uno puede leer que estos niveles de azúcar en la sangre son casi universalmente fatales. Pero estos sujetos estaban protegidos contra la hipoglucemia extrema, porque los cuerpos cetónicos (CC) reemplazaron a la glucosa como fuente de energía cerebral.
Este estudio fue innovador e indujo a los médicos a re-evaluar los textos médicos y hacer algunos cambios.
Ahora sabemos que la dieta cetogénica se estudió en los años 20 y 30 para simular un estado metabólico similar al del ayuno y que conseguía tratar la epilepsia cuando no existían fármacos para su tratamiento. Se sabía que el ayuno curaba muchos tipos de epilepsia o al menos hacía desaparecer sus síntomas. Pero la dieta cetogénica era una forma, sostenible en el tiempo (no se puede ayunar de por vida) que "imitaba metabólicamente" al ayuno y que tenía los mismos efectos anticonvulsivantes que éste.
Una dieta exenta de carbohidratos o con una reducción importante de éstos imita, a nivel metabólico, al ayuno. Acelera la beta-oxidación de los ácidos grasos en el hígado para producir cuerpos cetónicos. Es una dieta en la que la reducción de un macronutriente como son los carbohidratos, vacía el glucógeno hepático y suprime la secreción de insulina. Sin la inhibición de la lipolisis de la insulina, el hígado es libre para generar cuerpos cetónicos que vierte a la circulación y que viajan por la sangre para nutrir a órganos que no pueden funcionar a partir de los ácidos grasos, especialmente al cerebro.

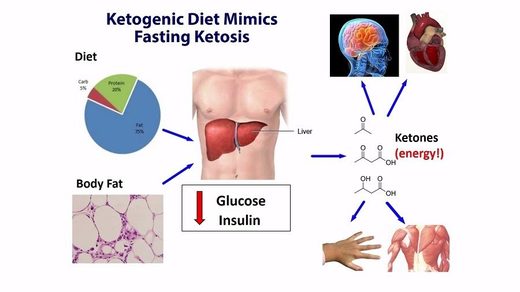
La
alimentación cetogénica imita metabólicamente al ayuno: El hígado coge
la grasa corporal de reserva (Body Fat) y la envía a los distintos
órganos del cuerpo (corazón, músculos) y, por otro lado, mediante la
Beta-oxidación de los Ácidos Grasos, crea cuerpos cetónicos (Ketones)
que sirven de fuente de energía alternativa a otros órganos,
especialmente al cerebro.
Como acabamos de comentar, el efecto metabólico de la alimentación cetogénica es muy similar a la del ayuno prolongado, pero con el beneficio de obtener calorías de sobra para el día a día y sentir una gran sensación de saciedad. Es una situación sostenible en el tiempo y no sólo durante unas semanas como sería en le caso del ayuno.
Metabólicamente son muy similares.
El ayuno prolongado de forma no voluntaria o inanición
Cuando el ser humano no tenía acceso a comida, la tarea más crucial para el organismo era proveer glucosa como combustible para el cerebro. La ausencia de glucosa para un cerebro "carbo-dependiente" sería el equivalente a la muerte cerebral.
Por otro lado, la masa muscular debía de ser preservada para que el hombre pudiera conseguir otra nueva caza que le permitiera alimentarse. Sin glucosa, el cuerpo tendría que tirar de las proteínas de la masa muscular para fabricar glucosa y el ser humano se debilitaría hasta tal punto que no podría cazar. Perecería...
La cetosis era la solución perfecta.
Una vez keto-adaptado, el cuerpo utiliza los ácidos grasos y los cuerpos cetónicos (bien a partir de la grasa de reserva en el ayuno o bien a partir de la grasa de la dieta en una dieta cetogénica) para proveer energía a las células del cuerpo y, de ese modo, las necesidades de glucosa se reducen.
Los ácidos grasos nutren principalmente al corazón y a los músculos del cuerpo y mayoría de órganos mientras que los cuerpos cetónicos nutren principalmente al cerebro, que no puede utilizar las grasas (ácidos grasos) como energía. Sólo puede utilizar glucosa o cuerpos cetónicos, principalmente el 17-Beta-Hidroxibutirato.
Este cambio adaptativo del metabolismo permite que, en caso de ausencia prolongada de comida, el cuerpo pueda funcionar sin aporte de glucosa, como ocurre en cualquier ayuno prolongado, ya sea por motivos religiosos, de detoxificación o como tratamiento de la Resistencia a la insulina, la diabetes tipo 2 o la obesidad mórbida.
Beneficios para la salud de la cetosis, además de la supervivencia humana
La utilización de los cuerpos cetónicos como energía por el organismo conlleva además unos efectos profundos y positivos para la salud humana. Por ejemplo, la inflamación celular y la actividad de radicales libres se reducen. También hay menor daño por la glicación. La glicación de las proteínas debida a los altos niveles de glucosa y la actividad de los radicales libres contribuyen al desarrollo y progresión de una larga lista de complicaciones vasculares en los pacientes con diabetes como son el daño renal, la ceguera, el daño de los nervios periféricos y la enfermedad cardiovascular.
Viendo los beneficios de funcionar a base de ácidos grasos y de cuerpos cetónicos y los peligros de un metabolismo altamente dependiente de los azúcares, es bastante lógico deducir que nuestro cuerpo está destinado a funcionar gran parte del tiempo con ácidos grasos y cuerpos cetónicos.
Los efectos antioxidantes y antiinflamatorios de la cetosis nutricional es la razón por la que las dietas cetogénicas y los ayunos tienen tantos beneficios sobre la salud humana. De hecho, la cetosis nutricional y los cuerpos cetónicos han sido estudiados de forma extensa para el tratamiento de muchas enfermedadades.
Un creciente número de trabajos de investigación han sido publicados sobre el efecto anti-inflamatorio de los cuerpos cetónicos en enfermedades como la epilepsia, la esclerosis múltiple, la Esclerosis Lateral Amiotrófica, la enfermedad de Parkinson, la enfermedad de Alzheimer (que ya la llaman la Diabetes Mellitus tipo 3), el traumatismo craneoencefálico, el cáncer, la enfermedad cardiovascular, el síndrome de ovario poliquístico, el autismo, las migrañas, los ictus, la depresión, el acné y, especialmente, la diabetes. El artículo completo, en este pdf.
Beneficios para los pacientes con diabetes tipo 1: Adiós a los síntomas de hipoglucemia
Uno de los mayores temores de los niños con diabetes tipo 1 es la bajada de azúcar en la sangre o hipoglucemia.
Por este motivo, como se continúa recomendando la dieta moderna, alta en carbohidratos (con enormes subidas y bajadas de azúcar), habitualmente tenemos a los niños diabéticos con niveles medios de glucosa en sangre muy altos, para tener un margen de seguridad y que, por un error de sobredosificación de insulina, no lleguen al coma por una excesiva bajada de glucosa en la sangre. Esto implica unos niveles medios de azúcar demasiado altos en el día a día, con niveles de glicación (inflamatorios) altos, con todas las complicaciones vasculares que esto llevará con el paso de los años.
Esto no ocurriría si, siguiendo una dieta cetogénica, tuvieran un cerebro keto-adaptado.
¿Tu cerebro está keto-adaptado o es carbo-dependiente?
Vamos a ver las diferencias en la vida de una persona con diabetes tipo 1 según tenga un cerebro carbo-dependiente (como la mayoría de las personas que comen según la dieta moderna occidental, alta en carbohidratos) o según tenga un cerebro keto-adaptado, tras unas semanas comiendo una alimentación LCHF, rica en grasas naturales como los aguacates, huevos, frutos secos, olivas, aceite de oliva, nata, mantequilla, pescado azul, carne, aceite de coco, quesos, etc, evitando carbohidratos refinados (azúcares, zumos, harinas, cereales, pan, pasta, patatas, frutas) y obteniendo la mayoría de sus carbohidratos desde las verduras y hortalizas.
Cuando una persona consume una dieta alta en carbohidratos (pan, pasta, patatas, zumos, harinas, cereales, comida procesada), los niveles altos de glucosa y de insulina bloquean completamente la producción de cuerpos cetónicos del hígado. Como los cuerpos cetónicos no están disponibles, el cerebro depende de la glucosa como único combustible para funcionar.
Cuando una cerebro carbo-dependiente siente que la glucosa empieza a escasear (cuando no hay comida o cuando una persona con diabetes se ha pinchado demasiada insulina y ha comido menos de lo calculado), tiene que poner en marcha medidas compensadoras, con hormonas contra-reguladoras que intentan subir el azúcar en la sangre, como es la adrenalina. El subidón de adrenalina produce los síntomas clásicos iniciales de la hipoglucemia: sudoración, palidez, taquicardia. Si la glucosa en sangre (glucemia) sigue cayendo y la persona con diabetes no consigue comida azucarada rápidamente, la glucemia seguirá cayendo y el cerebro carbo-dependiente puede llegar a perder la conciencia.
En esta situación, en la que la comida por boca ya no puede realizarse, una infusión de glucosa intravenosa o la inyección intramuscular de glucagón (que libera los depósitos de glucógeno hepáticos, bloqueados por la insulina inyectada previamente) serán la única solución que evitará que la persona entre en un coma hipoglucémico que, si no revertimos, podría llevar al fallecimiento.
Vamos a poner un ejemplo con dos adolescentes con diabetes tipo 1 que habitualmente necesitan pincharse insulina según la cantidad de carbohidratos (a los que son "intolerantes") que ingieran (según las recomendaciones actuales, más de la mitad de sus calorías...).
Situación uno:
Javier, diabético tipo 1 con alimentación moderna habitual y cerebro carbo-dependiente
Es el caso ficticio de Javier, que se está preparando una comida con arroz con tomate de primero (con pan) y de segundo pollo con patatas (y pan), seguido de una fruta de postre y un trozo de trenza.
Antes de empezar a comer, Javier se pincha una elevada cantidad de insulina, en previsión de las raciones de carbohidratos que va a ingerir, para intentar acertar a equiparar el subidón de glucosa que experimentará unos minutos tras ingerir dicha comida alta en carbohidratos. Al poco de empezar a comer, Javier recibe una llamada de un amigo que necesita ayuda urgente. Javier sale corriendo de casa sin apenas haber comido nada de su comida. Media hora después, la insulina rápida recién pinchada empieza a hacer su acción. Pero como la ingesta de CH no ha sido la previamente calculada, sino muy inferior, el exceso de insulina hace bajar el nivel de azúcar en la sangre de Javier a niveles muy peligrosos. Javier empieza a notar sudor frío, palidez y taquicardia y se empieza a sentir débil y mareado. Su amigo se da cuenta de lo que está ocurriendo y le consigue rápidamente un zumo de naranja. Esto consigue devolver los niveles normales de azúcar y contrarrestar los efectos de la insulina.
En este caso, el hígado de Javier no pudo descomponer los depósitos de glucosa almacenados en su hígado (glucógeno hepático) debido a la acción de la insulina, que lo impide. Conforme sus niveles de azúcar en la sangre bajaron, su cerebro carbo-dependiente empezó a perder la conciencia.
Sin la rápida ingesta del zumo o cualquier azúcar de rápida absorción, sus niveles de glucosa en sangre habrían descendido hasta el punto de conducir a un coma o incluso la muerte.
Aquí podemos ver cómo los síntomas previos a una severa hipoglucemia (sudoración, palidez, malestar, temblores, taquicardia) son necesarios para avisarnos y prevenirla en un cerebro carbo-dependiente. Un cerebro que sólo puede tirar de glucosa, sin posibilidad de utilizar otro combustible alternativo.
Situación dos:
María, diabética tipo 1 con alimentación baja en carbohidratos (cetogénica) y un cerebro keto-adaptado
María, al revés que Javier, reduce su ingesta de carbohidratos a una pequeña cantidad cada día, evitando harinas, cereales, pan, pasta, patatas, frutas, comida procesada e incluso reduciendo legumbres. La poca fruta que toma viene de aguacates y de frutos rojos (fresas, frambuesas, moras). Su ingesta de grasas es alta y moderada la de proteínas. Habitualmente desayuna una tortilla de 2 huevos con espinacas, unos aguacates con aceite de oliva y una taza de nata con café y aceite de coco. Suele comer ensaladas o diversas verduras de primer plato y de segundo, por ejemplo un salmón con espárragos trigueros y nueces pecanas. No suele tomar postre o si lo hace toma un yogur griego, si acaso con alguna onza de chocolate negro 90% cacao.
Con el tiempo, tras unas semanas con esa dieta baja en carbohidratos y alta en grasas, su hígado ha ido aumentando la producción de cuerpos cetónicos y ha entrado en un estado de "Cetosis nutricional".
Sus niveles de cetonemia (cuerpos cetónicos en sangre) se mantienen en un rango de entre 0,5 a 3 mmoles (mM). A este nivel, los cuerpos cetónicos pueden atravesar la barrera hemato-encefálica y difundir dentro de sus neuronas, donde pueden ser metabolizados como combustible alternativo a la glucosa (o mejor dicho, añadido a la glucosa).
Ahora su cerebro tiene un metabolismo híbrido, de manera que puede tirar tanto de glucosa como de cuerpos cetónicos para asegurar un funcionamiento ininterrumpido.
Si habitualmente un cerebro carbo-dependiente viene a consumir unos 100 g de glucosa al día, un cerebro keto-adaptado puede suplir la mitad o más de esas calorías desde los cuerpos cetónicos y, lo que es más importante, el cerebro puede tirar de más glucosa o de más cuerpos cetónicos, según los niveles de ambos en sangre. Se convierte en un cerebro metabólicamente más flexible.
De manera que, estando su cerebro keto-adaptado, con metabolismo híbrido, las posibles bajadas de azúcar en la sangre ya no son una emergencia vital para su cerebro, siendo que ahora sus neuronas disponen también de una fuente de combustible alternativa.
Por otro lado, con su alimentación baja en carbohidratos (LCHF), María puede pincharse dosis pequeñas de insulina porque no tiene grandes subidas de azúcar en la sangre al reducir mucho su ingesta de carbohidratos en la dieta. Esto también reduce su riesgo de hipoglucemia por la ley de los pequeños números: "A dosis pequeñas, errores pequeños".
Es decir, cuando debemos contrarrestar la gran subida de azúcar en un diabético tipo 1 tras un plato de arroz o de pasta, debemos calcular las unidades necesarias de insulina para "apagar ese incendio". Pero sin pasarnos, no vayamos a forzar una hipoglucemia.
Como nuestro cálculo de raciones de carbohidrato no es perfecto y como la absorción subcutánea de la insulina al picharnos tiene también un 20% de error, podemos fácilmente quedarnos cortos de insulina y generar una hiperglucemia o pasarnos de insulina y generar una hipoglucemia. Es decir, podemos pasarnos tres pueblos o quedarnos cortos. Esta es la vida habitual de un paciente con diabetes tipo 1 siguiendo las recomendaciones oficiales de ingerir un 55% de las calorías con fuego, perdón, quiero decir, con carbohidratos.
En el caso de María, como la cantidad de carbohidratos que ingiere es pequeñita, la dosis necesaria de insulina también será pequeñita y, en consecuencia, su error, en la dosificación, de haberlo, será también pequeñito.
De esa manera, María controla de forma mucho más fácil sus leves subidas y bajadas de azúcar.
Pero además...
...María raramente experimenta las sensaciones de la bajada de azúcar en su cerebro, las temidas hipoglucemias (sudores, malestar, visión borrosa, falta de concentración, dolor de cabeza, etc).
Su cerebro híbrido keto-adaptado, puede seguir funcionando perfectamente con niveles de glucosa inferiores sin solicitar auxilio, pues tiene la ayuda de la energía alternativa de los cuerpos cetónicos.
En ocasiones, María ha medido su glucosa en sangre por azar y ha comprobado que estaba en niveles relativamente bajos. Pero no sentía ninguna sudoración, palidez o mareos. Su cerebro "híbrido" utilizaba esos cuerpos cetónicos como combustible alternativo, como salvavidas. En esas ocasiones, le bastó tomarse una de las tabletas de glucosa que lleva en el bolsillo para volver a tener niveles normales de glucosa en sangre. Pero no pasó ningún mal rato, ninguna angustia, ni temió por perder la conciencia o por entrar en coma.
En el diseño evolutivo del ser humano, la habilidad del hígado para producir los cuerpos cetónicos es una solución elegante para proveer una fuente alternativa de energía al cuerpo cuando la comida no estaba disponible.
Ayunar causa la misma elevación en la producción de cuerpos cetónicos y, de hecho, la mayoría de las personas se levantan cada mañana en un leve estado de cetosis tras haber ayunado durante las últimas 8 a 12 horas.
Tener un cerebro y un cuerpo keto-adaptados es muy ventajoso y seguir una alimentación LCHF o cetogénica proporciona este beneficio, además de muchos otros que comentaremos en la segunda parte de esta entrada.
Pero vamos a lo importante, diferenciar la Cetosis (Nutricional) de la temida y peligrosa Cetoacidosis
Cetosis y Cetoacidosis, dos situaciones muy distintas
A los médicos y especialmente a los pediatras, nos han enseñado a temer la cetoacidosis diabética. Sin embargo, en toda la carrera de medicina no recuerdo una clase en la que se abordara la cetosis nutricional fisiológica.
Por este motivo, cuando un médico escucha hablar de la "cetosis" o de que una persona va a seguir una dieta cetogénica o baja en carbohidratos, le entra miedo porque la asocia a la cetoacidosis y cree que una situación pueda desembocar en la otra.
Como he comentado antes, la similitud entre cetosis y cetoacidosis está sólo en las 4 primeras letras de ambos términos.
La Cetoacidosis Diabética o CAD (en inglés DKA: Diabetic Ketoacidosis) es una emergencia médica causada por una deficiencia o ausencia de insulina en presencia de ingentes cantidades de glucosa y de cuerpos cetónicos en el torrente sanguíneo...
...mientras que...
la cetosis nutricional (con una alimentación cetogénica o durante ayunos prolongados) es un estado en el que un moderado número de cuerpos cetónicos nutre al cerebro en presencia de niveles muy bajos de glucosa y en presencia de un páncreas normal que fabricará la mínima cantidad de insulina necesaria para bloquear una excesiva producción de cuerpos cetónicos. Es decir, la producción de cuerpos cetónicos está controlada.
Este párrafo es el resumen de esta entrada. En esas tres líneas está toda la información.
Vamos a intentar explicar esto un poco más.
Cetoacidosis Diabética (CAD)
La Cetoacidosis diabética (CAD) ocurre habitualmente en pacientes con diabetes y se trata de una situación grave de deficiencia de insulina precipitada habitualmente por una infección, un estrés externo, una alta ingesta de CH y una infra-dosificación de la insulina o, en muchas ocasiones, como forma de aparición o debut de una diabetes tipo 1 en un niño o un adolescente (previamente sin diagnosticar).
La infección o el estrés causan una elevación de las hormonas que elevan el azúcar en la sangre (cortisol, catecolaminas, etc). Habitualmente, como el paciente tiene poco apetito en el caso de estar pasando dicha infección (neumonía, vómitos, gastroenteritis, etc), no suele comer apenas y, "para que no le baje el azúcar", no se pincha su dosis de insulina.
Pero no se dan cuenta de que es precisamente en dichas situaciones de estrés o de infección cuando el azúcar en la sangre sube más y no deben nunca dejar de pincharse la insulina necesaria, a pesar de estar comiendo menos.
Las causas que habitualmente precipitan una CAD incluyen:
- Producción ilimitada de cuerpos cetónicos: Como la glucosa no puede entrar en las células de los músculos para proporcionar energía, el hígado fabrica continuamente cuerpos cetónicos como energía alternativa. Al no haber insulina (la hormona que inhibe la liposlisis) esa ingente producción de cuerpos cetónicos no tiene límite y se mantiene continuamente, sin nada que la pare.
- Imposibilidad de utilización como energía de los cuerpos cetónicos producidos por el hígado: En la cetosis nutricional, con bajos niveles de glucosa en sangre, el cerebro "chupa" los cuerpos cetónicos como energía alternativa y mantiene estables los niveles de éstos en sangre. Pero en la CAD, los niveles de glucosa están por las nubes, digamos a 500 mg/dl en lugar de los 80-100 mg/dl habituales. En dicha situación, el cerebro y resto de órganos siempre tirará de la glucosa como energía, pues esa glucosa tan alta en sangre es dañina y es lo primero que hay que bajar. Pero toda la glucosa de la sangre sigue ahí, sin poder entrar en los músculos al no haber insulina, de manera que el cerebro sólo chupa glucosa y no toca los cuerpos cetónicos, que se siguen acumulando a niveles peligrosos, sin ninguna insulina que bloquee su producción.
- Exceso de producción de hormonas elevadoras de la glucosa en sangre: En el caso de la infección o factor estresante, las hormonas como el glucagón, el cortisol y la adrenalina consiguen aumentar más la producción de glucosa en el hígado, aumentando aún más los niveles en sangre.
- Poliuria: Mucha orina. Las elevadas concentraciones de glucosa en sangre que se filtran en el riñón arrastran grandes cantidades de orina "dulce" (de ahí el término Mellitus) que se van por el váter, deshidratando al paciente. Una forma de presentación clásica es el niño que ya no se hacía pis en la cama y que lleva unas noches haciéndose o levantándose a orinar.
- Polidipsia: Mucha ingesta de agua. El paciente tiene mucha sed, pues está perdiendo líquidos por la orina continuamente. El niño no para de beber agua y se va a la cama con una botella de agua para seguir bebiendo.
- Aliento a acetona: De los tres cuerpos cetónicos producidos (Beta-Hidroxibutirato, Aceoacetato y Acetona), éste último se elimina por el aliento, produciendo el clásico olor a acetona.
- Fatiga: Al no poder entrar la glucosa en las células musculares, el paciente no tiene fuerza y muestra síntomas de fatiga.
- Pérdida de peso manifiesta: La insulina es la hormona "almacenadora de grasa". En su ausencia, la glucosa no entra en las células y tampoco entra en el hígado para generar nuestra habitual grasa de reserva desde la "De Novo Lipogénesis Hepática". Toda la glucosa se escapa, día tras día, por la orina, impidiendo al paciente almacenar grasa, dejándolo sin energía al paciente y deshidratándolo.
- Polifagia, hambre: Como la glucosa que ingieren se les escapa y no la pueden utilizar como energía, el cuerpo se siente "hambriento" por comer y el paciente aumenta su ingesta de comida, a pesar de la cual, no consiguen engordar (recordar que nos engorda la insulina, no las calorías).
- Dolor abdominal: La gran acumulación de cuerpos cetónicos en el cuerpo se manifiesta como dolor abdominal y a veces estos pacientes se presentan en urgencias refiriendo dolor de tripa para descartar una apendicitis. Realmente, tienen un "empacho" de cuerpos cetónicos en el abdomen.
- Respiración fuerte y rápida: La acidosis metabólica generada por la alta cantidad de cuerpos cetónicos la intenta compensar el paciente con una alkalosis respiratoria, de manera que estos pacientes respiran de forma trabajosa, como si tuvieran un ataque de asma. La diferencia con el asma es que en estos pacientes con cetoacidosis no escuchamos sibilancias en la auscultación pulmonar y la saturación de oxígeno es del 100%. Otra diferencia importante es que en una crisis asmática, el paciente típicamente está sentado, para respirar mejor. Si ves a una persona respirar rápida y trabajosamente mientras permanece tumbado, seguramente tiene una acidosis metabólica severa y no una obstrucción respiratoria.
- Náuseas y vómitos: Debidos a la enfermedad que desencadenó la CAD o al efecto nauseoso de la acumulación de los cuerpos cetónicos en el organismo.
- Deshidratación grave: Debida a la poliuria (emisión de grandes cantidades de orina) que el riñón excreta, con la orina llena de azúcar, perdiendo además muchos electrolitos por la orina, como el potasio, entre otros.
En la cetoacidosis diabética, los niveles de glucosa son muy altos, entre 200 y 800 mg/dl y los niveles de cuerpos cetónicos son superiores a 10 o 15 mMoles.
Sin embargo, la Cetosis nutricinal es una situación en la que una persona, tras unas semanas, ha logrado una keto-adaptación mediante la reducción de los carbohidratos de su dieta a niveles de entre 20 y 50 g/día y en la que el hígado, ante esos niveles bajos de glucosa, produce una cantidad controlada de cuerpos cetónicos, cuyos niveles van entre los 0,5 y los 3.0 milimoles/L. Muy lejos de los 10, 15 o 30 milimoles/L de una CAD.
Niveles de Cuerpos cetónicos en sangre en las distintas situaciones:
- Nivel 1: Niveles casi nulos tras las comidas: 0.1 mmoles
- Nivel 2: Niveles muy bajos, tras el ayuno nocturno: 0.3 mmoles
- Nivel 3: Dieta LCHF o dieta cetogénica: 0.5 a 5 mmoles
- Nivel 4: Ayuno de 3 semanas: 5-7 mmoles
- Nivel 5: Cetoacidosis Diabética: > 15-25 mmoles
En la cetosis que se consigue tras unas semanas de dieta muy baja en carbohidrato o cetogénica... o tras varios días o semanas de ayuno, ocurre lo siguiente:
La glucosa deja de ser la fuente principal de energía ya que ésta no llega (en el caso del ayuno) o llega en cantidades muy pequeñas (inferiores a 50 g de CH al día en una dieta cetogénica). De manera que el organismo empieza cambiar su metabolismo de cara a utilizar las grasas como fuente de energía principal.
Las grasas que utilizamos vienen de los ácidos grasos, que tenemos almacenados en forma de Triglicéridos. Cada uno de los triglicéridos se descomponen en 3 ácidos grasos (que proveerán energía principalmente al corazón y los músculos) y una cadena de glicerol, que el hígado puede utilizar para formar glucosa mediante la negoglucogénesis. Esa glucosa proveerá parte de la que nutrirá el cerebro.
Pero la energía que más va a nutrir al cerebro en el estado de cetosis (por ayuno prolongado o por una alimentación muy baja en carbohidratos) va a venir de los cuerpos cetónicos.
Mediante la Beta-Oxidación de los ácidos grasos en el hígado fabricará estos cuerpos cetónicos, que servirán para nutrir a los órganos que no pueden tirar de los ácidos grasos, especialmente al cerebro.
En este estado de cetosis, la glucosa está en niveles bajos. No en niveles altísimos como ocurría en la CAD. De manera que no hay esas pérdidas enormes de orina que arrastraba toda esa glucosa con la orina desde los riñones.
Al estar baja la glucosa, el cerebro "chupa" de los cuerpos cetónicos (CC) como energía alternativa, manteniendo estables los niveles de CC en la sangre, sin subir por encima de 5 mmol. En el caso de la CAD, el cerebro sólo "chupaba" glucosa, pues en situación de altos niveles de glucosa, siempre tirará de ella y no de cuerpos cetónicos. De manera que éstos se seguían acumulando a niveles muy peligrosos.
Por otro lado, el páncreas de una persona no diabética tiene una secreción intacta de insulina, hormona que inhibe la lipolisis. De manera que ésta nunca permitirá una elevación patológica, excesiva, de los cuerpos cetónicos en sangre e inhibirá su excesiva producción en caso de que suba a niveles por encima de lo fisiológico, e decir, por encima de 5-6 mmoles. Lo mismo en un diabético keto-adaptado que mantiene su dosis de insulina basal.
Es decir, en un páncreas normal, capaz de producir insulina:
- En cuanto las concentraciones de c cetónicos suben por encima de 5-6 mmoles, se estimula la liberación de mínimas cantidades de insulina que reducen la formación de nuevos cuerpos cetónicos en el hígado.
- La insulina también reduce la liberación de Ácidos Grasos libres desde las células grasas.
- La insulina también aumenta la excreción de cuerpos cetónicos en la orina.
De esta manera, una persona sana, en estado de cetosis, puede generar entre 100 y 150 g de cuerpos cetónicos al día, mientras que un diabético tipo 1 puede sobrepasar los producción de 400 g diarios. Esta sobre producción de cuerpos cetónicos en la CAD es una de las causas de la acidosis (descenso del pH).
Este incremento de la producción de cuerpos cetónicos en la Cetoacidosis Diabética se suma a la imposibilidad de la utilización de éstos por el cerebro, que sólo puede chupar glucosa ya que esta está tan elevada. En caso de glucosa alta, los tejidos siempre tirarán de ella mientras los cuerpos cetónicos siguen acumulándose.
NOTA ACLARATORIA: Hay que recordar que la glucosa no puede entrar en la células musculares sin la presencia de insulina (por eso la glucosa inunda la sangre en la CAD), pero siempre puede entrar de forma pasiva en el cerebro, sin necesitar insulina.
De manera que en la CetoAcidosis Diabética, se suma una sobre producción de cuerpos cetónicos (que no puede ser limitada por la insulina, porque no hay) y una nula utilización de estos por el cerebro que sólo tira de glucosa, al inundar la glucosa el torrente sanguíneo.
Metabolismo del ser humano durante el ayuno, a partir de las grasas (o en una dieta cetogénica o muy baja en carbohidratos): Cetosis
En resumen, en el ayuno (y también en una dieta cetogénica estricta, sin apenas carbohidratos), desde los triglicéridos obtenemos prácticamente toda la energía para todo el cuerpo:
- Mediante los ácidos grasos, para los músculos, corazón y distintos órganos.
- Mediante la gluconeogénesis (desde la porción glicerol de los triglicéridos), para glóbulos rojos, la médula renal, el cerebro y otros órganos glucosa dependientes.
- Y mediante los cuerpos cetónicos, fundamentalmente para el cerebro.
Los médicos oímos hablar de "cetosis" y nos asustamos pensando que podemos entrar en "Ceto-acidosis" (CDA), la cual es una situación médica grave que solamente ocurre en diabéticos tipo 1, cuando no hay insulina o cuando se han infra-dosificado con la insulina en una situación en la que la producción de glucosa ha aumentado (por ejemplo, en una infección).
Cetosis fisiológica y Cetoacidosis:
Teniendo insulina en un páncreas normal, una persona nunca entrará en keto-acidosis. La insulina no permitirá que el nivel de cuerpos cetónicos supere un umbral de seguridad. Es la principal inhibidora de la lipolisis.
Como hemos explicado en esta entrada, lo que ocurre en la Ceto-acidosis (CAD) es muy distinto:
En esa situación (CAD) no hay nada de insulina y la sangre está repleta de glucosa, con niveles de 500 mg/dl o superiores.
Una glucosa que está por las nubes y que no se puede utilizar pues no hay insulina para meterla en las células de los músculos (sólo puede entrar, de forma libre, al cerebro).
Al no llegar glucosa a las células de los músculos, el cuerpo se siente "hambriento" de energía, precisamente en un momento de abundancia de energía (glucosa) en la sangre.
Por ello, para producir energía alternativa, se acelera la producción hepática de cuerpos cetónicos como fuente de energía a partir de las grasas (Ácidos Grasos Libres). También aumenta la producción de glucosa hepática.
La ausencia de insulina acelera la combustión de grasas (sin ella no hay quien pueda inhibir la lipolisis). De manera que la sangre está inundada tanto de glucosa como de cuerpos cetónicos, ambos en cantidades extremadamente altas.
El cerebro, que en el ayuno o en situación de cetosis nutricional (con una dieta cetogénica) tomaba preferentemente cuerpos cetónicos, en este caso no los utiliza, pues en la CAD, en presencia de altos niveles de glucosa siempre utiliza la glucosa. De esta manera los cuerpos cetónicos se van acumulando en la sangre, sin ser utilizados por el cerebro y sin ser inhibida su producción al haber ausencia de insulina. (Parezco un disco rayado)
En la cetosis nutricional, los cuerpos cetónicos subirán hasta un límite fisiológico (limitado por unos mínimos niveles de insulina) e irán siendo utilizados por el cerebro como combustible.
Es decir:
En la cetosis, los cuerpos cetónicos son los amigos del cerebro. Su combustible salvador. Son los que le permiten funcionar non-stop incluso en momentos de glucosa muy bajita en la sangre.
En la Cetoacidosis, los cuerpos cetónicos son un incendio.Un incendio que sólo conesguiremos parar con una bomba de infusión intravenosa continua de insulina en el hospital, a la vez que corregimos la deshidratación con líquidos y electrolitos. La infusión intravenosa de líquidos y de insulina conseguirá ir bajando los altos niveles de glucosa en sangre en una CAD. Pero aunque los niveles de glucosa bajen a niveles normales, no pararemos la bomba de insulina todavía.
- No??
- No... Si hace falta, pondremos glucosa en el gotero de perfusión de líquidos.
Pero entonces...
¿Cuándo se para por fin la bomba de insulina en una cetoacidosis diabética?
Se parará cuando se dejen por fin de producir cuerpos cetónicos, porque la principal función de la insulina, en la CAD, es bloquear su producción.
Algo que ya hace el páncreas de cualquier persona normal (como en mí mismo) en momentos de ayuno o en situaciones de cetosis nutricional.
Una situación con muchos beneficios para la salud a pesar de ser temida, todavía hoy en día, por la mayoría de los médicos.
Finalizando...
Espero que esta entrada haya servido para quitarle el miedo a las personas cuando estuchen a alguien decir que está en cetosis o que sigue una dieta cetogénica.
Podemos empezar a cambiar algunos mitos y algunas formas de pensar en esta sociedad tan "carbo-dependiente" (ese estado metabólico que tanto beneficia a la industria alimentaria).
"Repensando verdades"
Poco a poco el dogma de los carbohidratos está cambiando y la demonización de las grasas no es tan grande. Ya empieza la gente a entender que dejar de tomar bebidas azucaradas es bueno.
Incluso algunos ya saben que puedes tomarte varios huevos al día (y que de hecho es muy bueno hacerlo). El aceite de oliva ya hace años que dicen que también es bueno (antes era malo).
Pero todavía tardará un tiempo para que digan lo mismo de la mantequilla, del aceite de coco o de la nata.
De momento, los médicos decimos que la leche materna es el mejor alimento del mundo en el primer año de vida... y lo decimos sin saber que, a partir del año de vida, hasta el 60% de las calorías de la leche materna vienen de las grasas... (La lactancia materna es una alimentación LCHF, por cierto)
... y sin saber que la mitad de la grasa de la leche materna es grasa saturada...
... que es ácido palmítico... como el del aceite de palma... que tanto hemos demonizado... simplemente por ser una grasa... SATURADA.
¿Pero las grasas saturadas no son malas, muy malas?
Para responder, os recuerdo esta frase de la Dra. Cate Shanahan: "La naturaleza no hace grasas malas. Sólo la industria las hace".
En una próxima entrada (por no alargar ésta), comentaremos varios de los beneficios para la salud de la alimentación cetogénica o de la alimentación baja en carbohidratos. Veremos todos los beneficios que tiene para la salud utilizar las grasas como combustible en lugar de utilizar azúcares.
Gracias por tener la paciencia de leer hasta aquí.
Nos vemos en una breve segunda parte:
"Los beneficios para la salud de una alimentación LCHF"
Aunque muchos de vosotros ya los conoceréis de sobra, verdad?
Jorge García-Dihinx Villanova
Pediatra Hospital San Jorge de Huesca





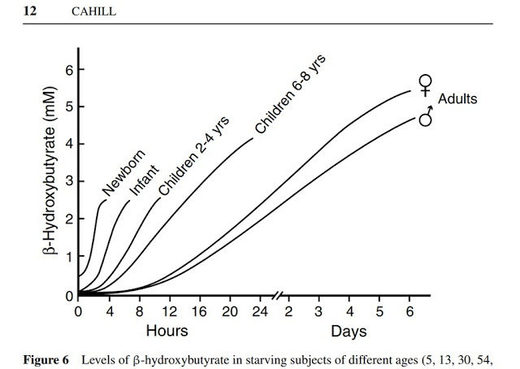

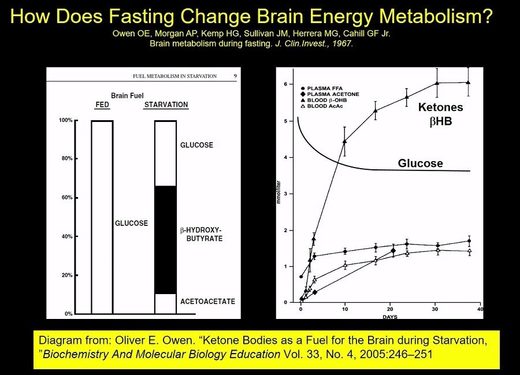
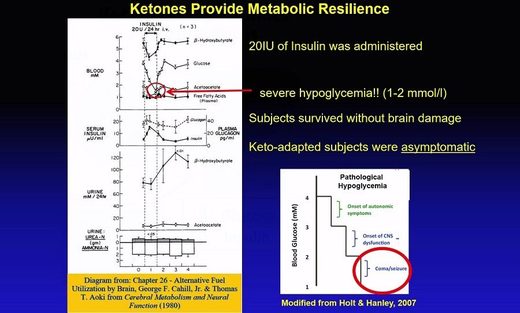
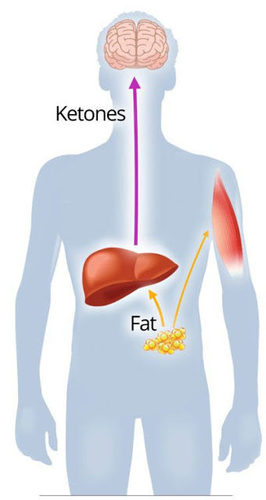
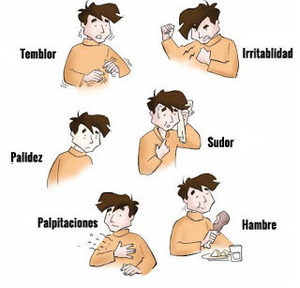

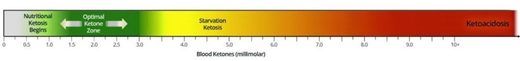
great article, which is dangerous respiratory or metabolic?
ResponderBorrarAcidosis and Alkalosis